

本期为大家介绍一例由药物引起的血小板减少案例。
患者,男性,72岁,住在我院神经内一科。23号血常规如下:

24号中午11.30医生对该患者使用了药物,后于下午四点左右复查血常规结果如下:
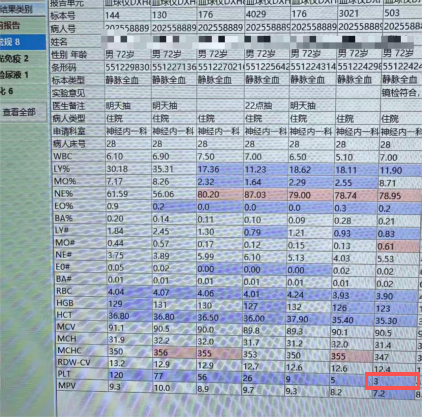
发现血小板仅为3。
随即与临床取得联系询问用药情况。临床用药情况如下:
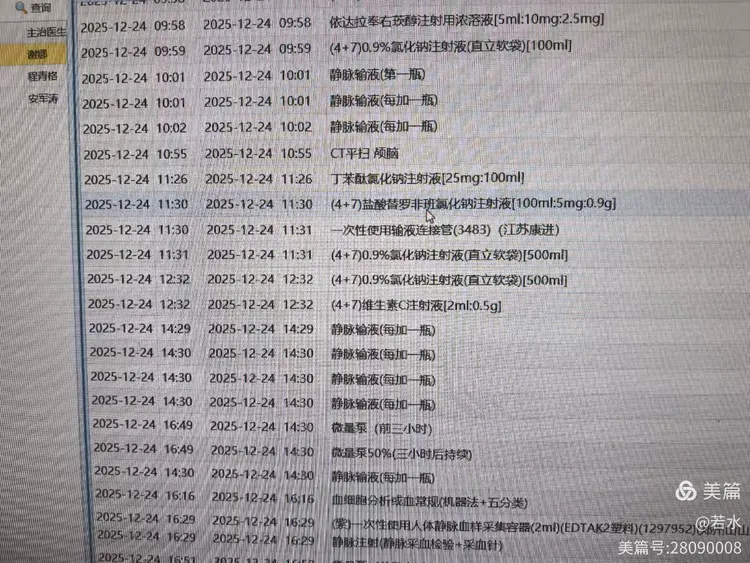
经科室老师讨论觉得血小板减少很可能是由替罗非班这类药物引起的。并与临床沟通,建议临床停药。停药后的血常规结果已逐渐恢复。

知识扩展
替罗非班是一种非肽类血小板糖蛋白Ⅱb/Ⅲa受体拮抗剂,主要用于抑制血小板聚集,预防血栓形成。其药物化学组成及作用机制如下:
药物化学组成:替罗非班(Tirofiban)化学名称为N-(丁基磺酰基)-O-[4-(4-哌啶基)丁基]-L-酪氨酸,分子式C22H36N2O5S,分子量440.597,属于非肽类血小板糖蛋白Ⅱb/Ⅲa受体拮抗剂。其化学结构包含酪氨酸衍生物骨架,通过丁基磺酰基和哌啶基丁氧基侧链增强与靶点的特异性结合。
作用机制:作为血小板聚集的终末环节抑制剂,替罗非班通过以下途径发挥抗栓作用:
1. 靶点竞争性结合:选择性占据血小板表面GPⅡb/Ⅲa受体的纤维蛋白原结合位点,阻断纤维蛋白原介导的血小板交联,从根本上抑制血小板聚集的共同通路。
2. 快速可逆特性:静脉给药后5分钟内起效,30分钟达最大抑制效应(血小板聚集抑制率≥90%),停药后4-8小时血小板功能逐渐恢复,降低出血风险。
3. 剂量依赖性效应:抗血小板作用强度与血药浓度正相关,临床通过调整输注速率(如起始0.4μg/(kg·min),维持0.1μg/(kg·min))实现精准调控。
4. 协同抗凝作用:需与肝素、阿司匹林等联用,在不影响凝血酶生成的前提下,特异性阻断血小板聚集,适用于急性冠脉综合征及经皮冠状动脉介入治疗(PCI)患者的血栓预防。
替罗非班引起血小板减少的原理主要涉及免疫介导机制和药物直接作用两方面。
在免疫介导机制中,替罗非班作为一种血小板糖蛋白Ⅱb/Ⅲa(GPⅡb/Ⅲa)受体拮抗剂,可与血小板膜上的GPⅡb/Ⅲa受体结合。部分患者体内会产生针对药物-血小板复合物的特异性抗体(主要是IgG型),这些抗体与替罗非班及血小板表面的GPⅡb/Ⅲa受体结合后,形成免疫复合物。免疫复合物激活补体系统,产生补体片段(如C3b、C5a等),同时也可通过Fc受体介导血小板活化。活化的血小板发生变形、聚集,随后被单核-巨噬细胞系统(主要是脾脏)识别并清除,导致外周血中血小板数量减少。此外,免疫复合物还可能直接损伤血小板膜,引起血小板破裂、溶解。
药物直接作用方面,替罗非班与GPⅡb/Ⅲa受体结合后,可能干扰血小板的正常生理功能,影响血小板的生成或存活。虽然替罗非班主要作用于血小板的聚集过程,但在某些情况下,药物可能通过非免疫途径影响血小板的代谢或膜稳定性,导致血小板寿命缩短。不过,与免疫介导机制相比,药物直接作用在替罗非班引起血小板减少中的发生率较低,通常不是主要原因。
总体而言,替罗非班引起的血小板减少以免疫介导的血小板破坏为主要机制,该过程涉及药物、抗体、血小板受体及补体系统等多个环节的相互作用,最终导致血小板数量异常降低。
供稿:孙伟娜
审核:杨海青